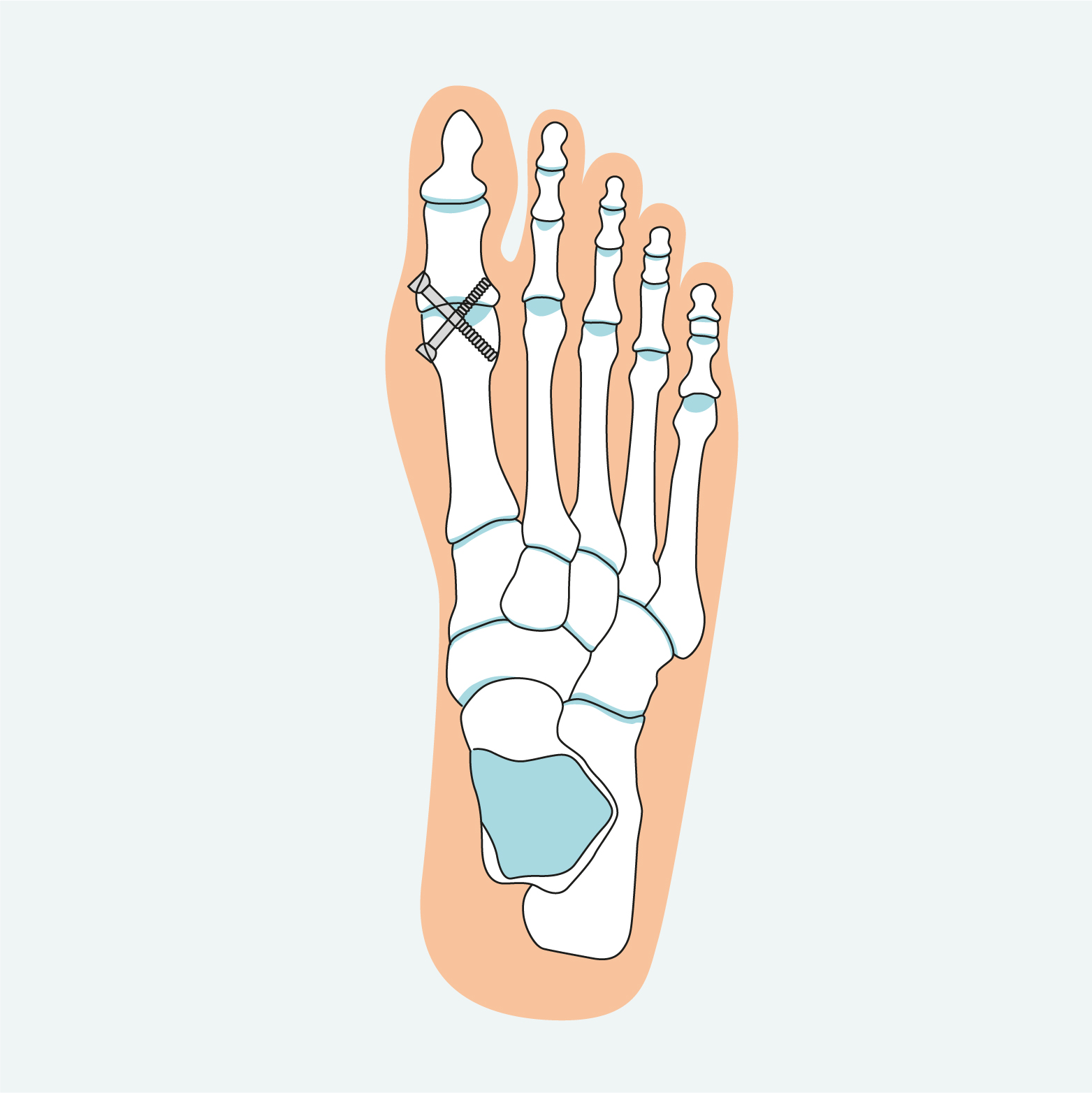
Vastzetten groteteengewricht (MTP)
De Sint Maartenskliniek biedt verschillende behandelingen bij artrose in het grote teengewricht.
Niet-operatieve behandelmogelijkheden
Mensen met artrose in de grote teen hebben over het algemeen baat bij een schoen met een stijve ronde zool. Hierdoor wordt de teen ondersteund tijdens het afwikkelen. Ook kan het helpen om een schoen te dragen met voldoende ruimte in de voorvoet en zachte bekleding om de druk op de grote teen te verminderen.
Operatie
Als schoenaanpassingen de pijn onvoldoende verhelpen en de klachten belemmerend zijn in het dagelijks leven, bespreken wij met u het vastzetten van het groteteengewricht: een zogenaamde artrodese. Het doel van de operatie is om pijn te verminderen en om een eventuele standsafwijking te corrigeren.